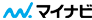▼目次
──医療費の増大や人材不足など日本の医療業界は、さまざまな課題がありますが、小野崎さんは医療・介護業界の現状をどう捉えていますか?
財源確保より、人出不足の問題の方がより深刻になっています。10 年ほど前まで、大きな論点は「財源をどう確保するか?」でした。よくあった議論も「診療報酬をもう少し上乗せするべきだ」「 そのために消費税を上げるべき、自己負担を上げるべき、保険料を上げるべき」といったもので、2012 年に税と社会保険の一体改革で消費増税が決まったのも、社会保障の中でも医療と介護を充実させるための財源を作るためでした。それが今は完全にマンパワーの問題にシフトした印象ですね。
最近、医療費の伸びは鈍化しています。昔は毎年3%くらい伸びていましたが、2016 年は若干マイナス。それは診療報酬改定や薬価改定の影響が大きいのですが、お金の問題はなんとかするということです。人の命が懸かっているわけですから。でも、人だけは赤字国債を発行してもどうにもなりません。マンパワー不足の事態は深刻ですね。
ここ 100 年の間に、日本の人口は倍になっています。しかし、これから 100 年の間に人口は半分になります。総務省が出している人口統計のグラフを見ると、室町時代で 800 万人、江戸時代で 3,000 万人台になり、明治維新からグーンと増えているのがわかります。
 出典:「国土の長期展望」中間とりまとめ 概要(平成23年2月21日国土審議会政策部会長期展望委員会)
出典:「国土の長期展望」中間とりまとめ 概要(平成23年2月21日国土審議会政策部会長期展望委員会)
日本の最大の課題は人口問題だと思いますが、危機感をあおる必要もないと思います。マクロ GDP は伸びなくなりますが、1 人当たりの GDP は割と堅調です。ヨーロッパ諸国と比べても遜色ないくらい。これからは 1 人当たりの GDP を追求していく社会になります。個人的には日本の人口が 8,000 万人程度まで減っていいと思っています。人口統計で言うと、医療・介護の需要ピークは 2040 年ごろと考えられています。あと 20 年ほどで、総人口も高齢者も減り始め、需要自体がピークアウトします。そうなると、医療・介護の需要そのものも減り、ピークを迎える今の状況に合わせて施設や人を供給してしまうと、そのあと余ってくるという問題があります。
とはいえ、これから、医療・介護の分野は産業別でも就業人口別でも最大の産業セクターになります。世間では、「医療費や介護費が増える、コストが上がって大変だ」と言われますが、医療費の半分は人件費。お父さんやお母さんの給料となります。それが子どもたちの温かいご飯や鉛筆、車や服に変わる。つまり、消費に変わる天下の回り物なんですね。医療・介護の関係者は、最大の雇用を生み、これからの日本の産業を支えていることに自信を持っていいと思います。
日本とは対照的に、地球規模では人口爆発が起こっています。途上国では人が増えすぎて困っていますが、日本のような先進国では人口増加が鈍化し、高齢化が進んでいる。よく課題解決先進国と言いますけど、日本は成熟した先進国が直面するヘルスケア、とりわけ医療介護の課題で最も先んじ、最も深刻に直面しています。この問題を日本が解けるか、世界が注視してます。
法律は現場発のイノベーションに追いつけない
――最近はさまざまな電子カルテやオンライン診療システムなどの医療テックが登場していますが、普及していくと思いますか?
マイナンバーカードや医療等分野における識別子(ID)などを使って健康情報にアクセスできる時代が必ず来ます。スマホ一つで、患者やご家族が自分の健康や病気の情報、薬歴を手にし、それを判断材料に健康をデザインしていくようになるでしょう。もちろん、一般の人が健康情報を持っても判断はできないと思うので、身近な「かかりつけ」の医師や薬剤師ら医療関係者からアドバイスをもらいます。例えば、家族歴で高血圧の傾向がある人だったら、若いころから食塩を控え目にする食事指導をしたり、旅行先で倒れたときも ID カードをかざせば即座にその人に合った治療法や薬が選択できるだけの判断材料が得られたり。今は技術的なことより、プライバシー保護や関係団体の調整などが課題になっていますね。
IT 分野の特徴は、民間セクターの動きに行政が追い付けないことなんですよね。やはり技術革新の方が圧倒的に早いんです。GAFA(Google、Apple、Facebook、Amazon の 4 社)系企業に対する課税問題がその典型ですが、新しい枠組みやテクノロジーに行政や法律は追いつけていません。イノベーションは現場から生まれます。オンライン診療はまさにそうですよね。まだまだ壁は大きいし、使い勝手に課題はありますが、どんどん新しいサービスが出ています。ビデオ通話のコストダウンは劇的で、ひと昔前には考えられなかったオンラインの無料通話ができています。5G が導入されると、手術画像などもより高画質なものでやりとりできてどんどん広がると思うんですよ。ロボットアシスト手術も最近広がっていますよね。
これからもっと現場発のいろんなヘルステックが出てきて、行政を動かしていくと思います。現場でどんどん発想してトライする。規制があれば変えればいいし、邪魔をするものがあれば行政に提案して変えていけばいい。やる前から「お上」に相談する必要なんかないんです。
――ただ、現状はまだ電子カルテの普及率が4割で、スピードアップには何かがもう少し必要だと感じますが、ポイントはどんなところでしょうか?
ちょっと時間がかかっても、変わっていくと思います。少し前まではお年寄りはスマホはおろか携帯電話も使えなかったのが、今や、電車の中を見ても高齢者がスマホでゲームやフェイスブックを楽しんでいます。あるいは、新しいカフェなんかに行くとレジスターの代わりにタブレットを使っていますよね。新しいテクノロジーや技術が浸透するまでには一定の時間がかかりますが、その時間が劇的に短くなっています。そういう意味では、電子カルテのあり方も加速度的に変わると思います。もしかしたら、タブレットと連動して、在宅医療で訪問する医療関係者が食料品やオムツ、もしかすると金融商品なんかも一緒に届けることだってあるかもしれませんよね。

電子カルテなどは加速度的に普及していく見通し
──AI やテクノロジーが業務の一部を担ってくれるようになると、その分新たに求められることもありそうです。これからの医療・介護業界の経営者や管理職には、どういう力が必要になると思いますか?
テクノロジーが発達すると、他の産業ですでに起きているように代替される業務が結構出てきます。例えば、単純な日程調整のような秘書業務やオペレーショナルな事務作業は、かなり効率化、省力化されるでしょう。人工知能の活用でさらに大量の情報を処理できるので、購買履歴や機器の使用状況が把握できたり、異常値を検出するソフトウェアを活用したり、コスト削減や品質管理に役立ったりすると思います。計算業務は減り、検索すれば何でもわかるので知識を暗記することの重要度も下がるでしょう。
では、人がやることは何か?
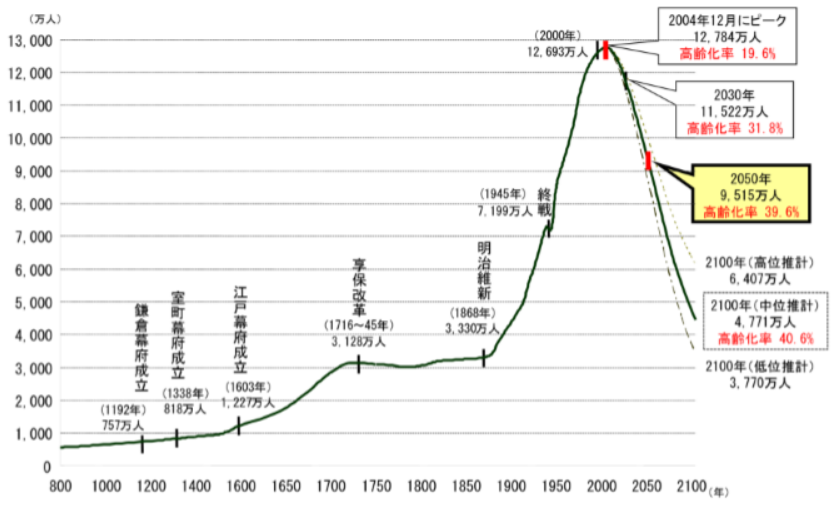
経営者や事務長、管理部門のトップ層で大事になるのは、ピープルマネジメント能力です。具体的には大きく分けて三つ。一つ目はビジョンや戦略を作ること。これは機械にはできません。社会のいろんな動きや現場の空気感、行政の動向とか、患者さんのニーズなどいろんなものを総合し、ビジョンを考える能力はすごく大事です。 「うちの地域ではこれからこういうサービスが絶対要るな」とか「こういった接遇ではこんなポイントが大事」といった気づきや直観力はたぶん人間にしかできません。
二つ目は経営の能力。特にピープルマネジメントやリーダーシップ、人を引っ張る力です。また、医療機関と介護施設との連携、訪問診療所と訪問看護ステーションとの連携、行政との連携、医師会との連携など人を巻き込む力、コラボレーション能力がものすごく重要です。これがない医療関係者は多いんですが、これからは地域医療の中でチームをまとめて人を巻き込む力が大事になります。医療従事者同士で固まるんじゃなくて、オープンマインドで自治会や学校、マスコミ、地元企業などいろんな人とコラボレーションして地域を作っていくことは極めて重要ですよね。
これが一番大事だと思いますが、三つ目は価値観や人柄です。利他の心、無私の心と言うんでしょうか、「うちだけが儲かればいい」なんて考えず、みんながハッピーになれるような経営を行う価値観です。 「医療をよくしたい」とか「地域をよくしたい」という志とも言えます。
小野崎さんが考えるAI時代に大切な三つの要素
それと、実践していくことも大切だと思います。実際にいろんな人を巻き込んでいってプロジェクトを回したり、実際に部下をもってチームを動かしたり、やっぱり経験を積まないとうまくはなりませんよね。戦略もそうで、どんなに頭がよくても実行しないと力はつかない。そのベースになるのは、価値観や人柄。このあたりの分野は世界最大の経営人材コンサルティング会社であるエゴンゼンダー社が研究と実践を重ねていますが、私はシンプルにこの3段階で考えています。
患者に寄り添える心が何より大事
──テクノロジーが発達すると、かえってアナログな部分が大事になってくるんですね。
IT や AI は、知識やスキルを補完したりするもので、経営はやっぱり人にしかできません。これからの医療は、どんどん複雑化してきます。複数の疾患を持った高齢者が増えて、慢性期の全人的な医療が必要になります。その人の価値観やご家族、ライフヒストリー、最期の迎え方などに寄り添える温かい気持ちが必要です。
──技術や能力よりも心が大事。重視されるものが大きく変わりますね。
変わってくるでしょうね。
最近、個人的に「どうなんだろう」と思っていることがあります。それは医学部受験の人気ぶり。猫も杓子もお勉強できる人が医学部を目指して、軒並み難易度が上がっています。医学部に入るために中高一貫校に入ってずっと勉強して、医学部専門の塾にも通って、ようやく医学部に合格できる状態。私の周りにもいますが、子どもを医学部に入れたい親の気合いとお金のかけ方は半端じゃない。相当 IQ の高い、お勉強のできる人たちが医学部に入るわけですが、これからの医療にそれはどのくらい大事なことなのでしょうか。
臓器別の専門性を極めたり、研究論文を量産したりしたいなら IQ の高さは必要ですが、多くの臨床医では、人に寄り添える心が何より大切。所得と病気には相関があって、低所得な人ほど糖尿病や精神疾患などの罹患率が高い。高所得家庭に育ち子どもの頃からひたすら塾に通っていたような彼らが、別世界にいるような大多数の人とちゃんと向き合えるんだろうか、と。やはりこれからの医療・介護分野では、医師以外の看護師や栄養士、介護従事者といった多職種の人の活躍が重要になってきます。
最後に補足ですが、医療が健康をつくるのかと言うと、そうじゃない。健康の社会的決定要因を SDH(Social Determinants of Health)と呼んでいるんですが、健康を作るのは例えば住宅、例えば住宅を作る街、例えば道路です。アクセスがないと医療機関にたどりつけないし、救急搬送もできません。景観の保全や橋や港湾、電気や上下水道のような重要インフラを支える健全な財政も重要になります。
つまり、個人の生活を取り巻く社会全体をよくしないと、健康は守れないということです。特に水は命の基本です。ただ、水道は市町村事業なので、財政難の自治体だと水道の維持が大変になっています。
医療だけがよくなっても、健康に関わるインフラ全体をよくしないと、どうにもならないということです。
──なるほど。医療の現場が病院から地域へ移り、在宅医療が中心になっていきますよね。
これからの医療政策の中心は、住宅政策になると思っています。
どういう家で、どう暮らすか。段差が多い住宅だと転倒や転落が起こりやすく、介護リスクが大きくなる。最近、千葉大学の近藤克則先生らによる JAGES(日本老年学的評価研究)では、コミュニティーのつながりが多い人は抑うつや要介護になりにくい、地域での役割や趣味を持っている人は認知症になりにくいかも、といった研究結果もあります。これも純粋な医療の話ではないですよね。
──たしかにそうですね。
医療だけでは健康は守れない、という謙虚な気持ちが医療関係者には必要なんです。医療は万能じゃない。暮らしをよくしてはじめて健康が生まれるということをぜひみんなで考えたいと思います。
それと、言うまでもなく雇用が大事ですよね。今は景気がいいですが、思い返すとリーマンショックの後は自殺が増えました。雇用情勢が悪くなると、医療機関にかからない受診抑制が増えることもわかっています。経済至上主義はよくないと言われますが、経済がちゃんと回って、お仕事があって、ちゃんとご飯を食べられて、ハッピーに家族と暮らせる社会があってはじめて健康は守られます。医療関係者はもうちょっと広い視野で、社会をよくする視点を持つ必要があると思いますね。

健全な社会が成り立ってこそ健康は守られる
複合技で健康な社会に
──健康な社会が、一人ひとりの健康をつくるんですね。
「医療とは、崖から落ちる人を乗せる救急車だ」という言葉があります。崖から落ちてくる患者を救急車が「はい、いらっしゃい」と乗せていくイメージです。崖の上に柵を作らないと人を救えない、つまり根本的な解決にはならないですよね。申し上げたように住宅や街、水道、コミュニティー、雇用経済を健全にすることが、崖の上に柵をつくることです。
日本ではかつて交通事故で亡くなる人が年間1万6,000人いました。今は3,500人。5分の 1 になった大きな理由は、救命救急医療の発達だけではありません。もちろん自動車修理工場の増強でもありません。シートベルト着用の徹底や飲酒運転の撲滅、スピード違反の取り締まり、交通安全教育、衝突安全ボディーやエアバッグの開発に代表される自動車の安全性の飛躍的向上、信号などの交通制御システムや標識の発達、そして道路の舗装技術の賜物です。最近の高速道路は、ノイズが少ないし、雨が浸透して水しぶきが上がりません。複合技でこれだけ死者が減ったんです。医療も同じ。あらゆる分野を超える複合技、学際的な取り組みがますます重要になります。
これからはさらに超単身社会になります。おそらく 20、30 年後には都心のタワーマンションで毎日のように孤独死が起こります。オートロックでは「おひとり様」の見守りもままならず、高層だと救急隊が行くのに時間がかかるし、下手するとストレッチャーが入らなくて搬送もできない。倒れて意識がない人に、意思確認はできません。カードをピッとかざせば本人の意思や薬歴が確認できたり、家族に連絡できたりするといい。20年から50年先を常に見据えて、次の世代のためにも、今からしっかり準備をしていかないといけません。
プロフィール

小野崎耕平(おのざき・こうへい)
日本医療政策機構理事。
医療品企業ジョンソン・エンド・ジョンソン (J&J)、米国留学を経て 2007 年から日本医療政策機構に参画。医療政策担当ディレクター、事務局長などを経て 2014 年から現職。
厚生労働省保健医療政策担当参与、厚生労働大臣の私的懇談会「保健医療2035」事務局長、厚労省「データヘルス・審査支払い基金改革アドバイザリーグループ」のほか、世界経済フォーラム第 4 次産業革命日本センターアドバイザリーボードなどを務める。法政大学法学部法律学科卒業。ハーバード公衆衛生大学院理学修士課程修了(保健医療政策)。医療政策、ヘルスケア産業、非営利組織の経営に関する記事・講演等多数。
|
メディカルサポネット編集部 (取材日/2019年4月19日)
 ↑back numberはこちらをクリック↑
↑back numberはこちらをクリック↑
NEXT
_w412px_h247px.png)