▽講演資料のダウンロードはこちら

※ダウンロードには会員登録(無料)が必要です
|

|
株式会社メデュアクト代表取締役 流石学(さすが・まなぶ)
株式会社メデュアクト代表取締役 日本大学薬学部 非常勤講師(担当科目「経営戦略論」) 関東学院大学経営学部 非常勤講師(担当科目「医療・福祉のマネジメント」)
1978年生まれ、山梨県富士河口湖町出身。東京薬科大学薬学部薬学科を卒業後、東京薬科大学大学院薬学研究科医療薬学専攻 修士課程修了、慶應義塾大学大学院経営管理研究科 修士課程(MBA)修了。
大手製薬メーカー、医療コンサルティング会社を経て、2013年にフリーランスの経営コンサルタントとして独立。2014年に法人化し、現職。
東京、島根の2地域を拠点に、コンサルタントとして全国で活動している。これまで200を超える病院、企業において経営支援、人材育成支援を経験。データ分析に基づく医療機関の戦略・戦術立案、薬剤部門の業務改善等を得意にしている。
|
「一定の資質を有する」薬局と それ以外で2極化へ
最初に少し、薬機法等制度改正について触れたいと思います。改正薬機法では薬局・薬剤師に対して厳しい評価がなされました。多くの薬剤師が本来の機能を果たせていないと指摘した上で、「医薬分業のメリットを患者も他の職種も実感できていない」と書かれました。公式な文書でここまで書かれるのは滅多にないことで、私を含めて全国の薬剤師が身を引き締めなければいけないことだと感じています。
医薬分業の今後のあり方については、「一定の資質を有する」薬局の薬剤師が医療機関の薬剤師と連携するのが望ましいとされました。これはイコール薬局格差が生まれるということです。薬剤師については病院薬剤師の役割が高く評価される一方で、保険薬局の薬剤師は評価が低く、2極化しています。では、どうすれば評価が上がるかについては今日の話の中でみえてくると思います。
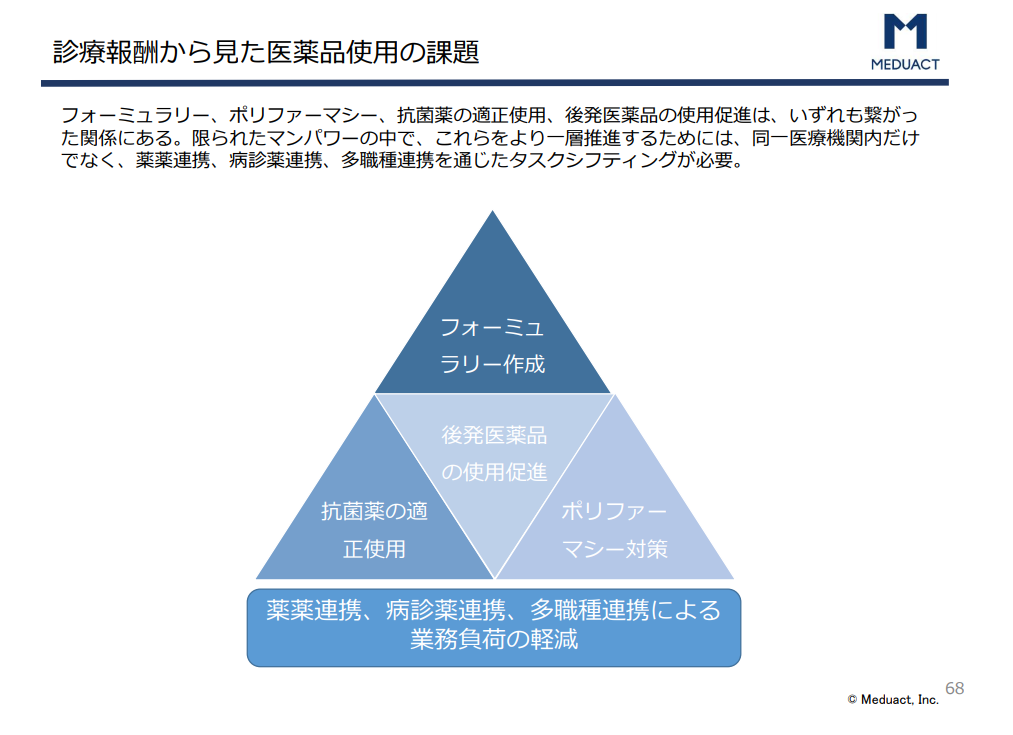
始めに整理すると、2020年度調剤報酬改定で薬剤師に求められたのは、次の5つの視点です。
- 医師・医療従事者の働き方改革
- 薬薬連携の推進
- 医薬品の適正使用の推進
- 抗菌薬の使用量削減
- 後発医薬品のさらなる使用促進
この5つの視点を踏まえた上で、調剤報酬の個別ポイントをみていきたいと思います。全体を通して、前回の同時改定で次回同時改定にむけた方向性はすでに示されているので、個別項目をマイナーチャンジした改定内容になっています。

無観客講演でカメラに向かって語り掛ける株式会社メデュアクト代表取締役の流石学さん
調剤基本料が見直し 敷地内薬局は対象が拡大へ
まずは調剤基本料の見直しです。調剤基本料2の要件として新たに「処方せん受付回数が1800回超~2000回」かつ「処方せん集中率95%超」が加わりました。また、調剤基本料3の要件として大型チェーン店を想定した「同一グループで処方せん受付回数が月3万5000回超~4万回」かつ「処方せん集中率95%超」が加わっています。
いわゆる同一敷地内薬局についても見直しがありました。特別調剤基本料が11点から9点に引き下げられ、不動産取引等その他特別な関係を有している相手が「病院」から「医療機関」に変わりました。つまり診療所・クリニックも対象に含まれることになります。同時に処方せん集中率は95%超から70%超に引き下げられましたので、該当する薬局が増えることが見込まれます。
調剤料は一律の点数に 薬歴管理は3か月以内の再来局
調剤料も大きな改定がありました。これまでは14日までは1日ごとに調剤料の点数が上がりましたが、7日目までは一律28点、14日目までも一律55点になりました。
次は、薬剤服用歴管理指導料です。まず6か月以内の再度の来局かどうかのところは「3か月以内」に短縮されます。また調剤基本料1の薬局とそれ以外の薬局での区別がなくなり、同一に評価されるようになっています。
このほか直接点数とは関係がないのですが、「薬局の名称をお薬手帳に記載するよう患者に促す」と盛り込まれました。ここはとても重要なポイントですので後で触れたいと思います。
分割調剤については、点数はそのまま(30点)ですが残薬の有無やその理由、副作用の有無や原因となる薬剤の推定の記載等が要件に盛り込まれました。
地域体制支援加算についても見直しが行われています。調剤基本料1における実績要件では、在宅患者薬剤管理の実績が1回から12回以上になり、新たに服薬情報等提供料が12回以上、研修認定を取得した保険薬剤師が地域の多職種と連携する会議に1回以上出席していることが加わるなどハードルが上がりました。他方、調剤基本料1以外の薬局については、9つある要件のうち8つを満たせばよいとなり、若干、要件が緩和されました。
 「実質的に同じ業務でも病院薬剤師が行うと『対物業務』、薬局薬剤師が行うと『対人業務』になる」と話す流石さん
「実質的に同じ業務でも病院薬剤師が行うと『対物業務』、薬局薬剤師が行うと『対人業務』になる」と話す流石さん
薬歴管理の各種加算は文書で医師にフィードバック
ここから医療職としての真価を問われているともいえる部分についてお話します。まずは薬歴管理指導料に新設された「吸入薬指導加算」(3月に1回まで30点)です。喘息またはCOPD患者に対して文書と実技指導を行った場合に算定できます。注意して欲しいのは、患者の合意を得た上で、きちんと文書で医療機関にフィードバックすることが必要な点です。
同じく薬歴管理指導料に新設された「調剤後薬剤管理指導加算」(月1回まで30点)。糖尿病患者のインスリン等で適切に使用できているか、副作用がないかなどを調剤後も電話などで確認し、文書で医療機関にフィードバックします。
簡易懸濁のところでは「経管投薬支援料」(初回のみ100点)が新設されました。簡易懸濁のやり方について患者に説明し、必要に応じて医療機関に情報提供することで算定できます。
外来化学療法での連携がキーポイントに
次は、今回改定のポイントともいえる、がん患者に対する薬局での薬学的管理等の評価についてです。病院で抗悪性腫瘍剤を注射された患者、つまり外来化学療法を行った患者を対象に、薬歴管理指導料に「特定薬剤管理指導加算2」(月1回まで100点)が新設されました。ここでポイントになる要件は「レジメンの確認」です。実は医科の方で外来化学療法加算1の病院に「連携充実加算」が新設されました。この要件にレジメンをホームページ等で閲覧できるようにするというのが入っています。

さらに薬局側の要件として化学療法に係る研修会に年1回以上参加することが入りました。逆に病院側の連携充実加算の要件には、薬局薬剤師を対象とした研修会等を年1回以上実施するというものが入っています。つまり病院側も必要な情報を提供するので、薬局で化学療法のフォローアップをきちんとやってくださいということです。
化学療法については苦手とする先生も多いかと思います。研修会への参加も対応できるところとそうでないところがあると思いますが、こうした対応を取れるかどうかが一定の資質を有する薬局とそうでない薬局の差につながっていくものと考えます。
病院薬剤師の業務を薬局にタスクシフト
話題を変えて、働き方改革です。2019年7月に四病院団体協議会が、医師の労働時間短縮のためのタスクシフトに関する提言を出していて、病院薬剤師に対してPBPM(プロトコルに基づく薬物治療管理)を求めました。具体的にはプロトコルに基づいた投薬の実施や薬剤選択、多剤併用薬に対する処方提案、副作用の状況把握、抗菌薬の治療コントロール処方の提案などです。医師が薬剤師に対してかなりハイレベルなことを求めていることがわかると思います。根底にあるのは医師の業務時間短縮です。
病院薬剤師は10年かけてこうした要請が出るまでになりました。次にこの流れが来るのは薬局薬剤師です。病院はますます機能分化が進み、診療所はかかりつけ医機能を強化します。そうした中でこれからの薬剤師は診療所との連携、病院薬剤師との連携による、切れ目ない薬学管理がますます求められるのです。
医科では病棟薬剤業務実施加算の評価が上がり、プラス20点になりました。しかし実態は病棟薬剤業務加算を算定できている病院は半数に達しません。それはマンパワーが足りないからです。薬剤師が1人または2人という病院もとても多いのです。こうしたマンパワー不足に悩む病院薬剤師の業務をいかにタスクシフトしていけるかが、評価される薬局・薬剤師像につながるのだと思います。
持参薬の管理が薬剤師の評価を引き上げる
では、どのようなことをやればタスクシフトになるのでしょうか。ひとつには病棟業務の中で大きなシェアを占めている「持参薬」があります。これは本来、かかりつけ薬剤師がやるべき業務だと私は考えています。入院前に薬剤師が必要な薬を、必要な日数だけそろえてあげれば、病院薬剤師の負担が大きく減ります。さらにいうと病院では算定できない業務ですが、保険薬局でやれば外来服薬支援料が算定できます。他職種からの評価にもつながるタスクシフトとしてぜひとも取り組んでいただきたいと思います。
退院時共同指導料ではお薬手帳への薬局名明記を
退院時共同指導料は、前述したお薬手帳に薬局名を記載することと関係しています。2018年度改定で退院時共同指導の対象職種が拡大されました。一方で退院時にかかりつけ薬局がどこかわからないと、退院調整を担う地域連携室が苦労をするケースがあります。患者の信頼を得た上でお薬手帳に薬局名を記すことで、かかりつけ薬局であることを表明し、入退院支援に関わっていくことで切れ目のない服薬管理に貢献することができます。
入退院の入口と出口に関わる
医科の点数ですが薬薬連携で重要な部分として、「退院時薬剤情報連携加算」(30点)の新設があります。入院中に薬の変更があった場合、退院時に薬局へ情報提供すると算定できます。薬局薬剤師からすると切れ目ない服薬管理に欠かせない情報ですから、ぜひとも頭に入れておいていただきたいと思います。
全体を通していえるのは、入退院の入口と出口の部分にどれだけ薬局薬剤師が関わっていけるかです。持参薬の管理から退院後の服薬支援まで、かかりつけ薬剤師としてどのように責任を持ち、医療機関の負担を軽減できるかが求められているということです。

もう1点、点数化には至りませんでしたが議論の中では疑義紹介の効率化による医師、事務部門の負担軽減も議題に上がりました。疑義紹介についてあらかじめ取り決めをすることで互いの負担を軽減し、待ち時間がなくなるので患者にもメリットがあります。とはいえローカルルールが乱立しても混乱のもとになります。ぜひ双方にメリットのあることとして薬局、薬剤師会サイドから医療機関や医師会へ働きかけをして欲しいところだと思います。
ここまでが一番お伝えしたかった内容です。医療機関の薬剤師業務がどんどん増えていく中でいかにしてタスクシフトができるか。ここの波に乗り遅れないことが、薬局が生き残り、社会から評価される薬剤師につながるきっかけになっていくと考えています。
以下は簡単にご紹介しますので、資料とあわせて確認していただければと思います。
地域フォーミュラリーは薬物療法の標準化の視点で
ポリファーマシー対策を評価する服用薬剤調整支援料2では、書面での提案が求められるようになりました。調剤だけでなく、医科のポリファーマシー対策を評価する薬剤総合評価調整加算も極めて算定率が低く、評価方法の見直しが入りました。現行のアウトカムに対する評価からプロセスを評価する仕組みに変わっています。
有効性、安全性、経済性を考慮した薬剤選択であるフォーミュラリーの関連です。院内フォーミュラリーと地域フォーミュラリーの2つが議論されています。薬剤費の削減と医療の質に貢献できる部分ですので、ぜひとも薬剤師の立場から積極的に取り組んでいただきたいと思います。その際には薬局の在庫適正化という経営的側面をいったんは置いておいて、あくまで薬物療法の標準化という視点から関わってもらいたい。発想の転換をお願いしたいと思います。
抗菌薬の使用削減については2020年に2013年比33%削減を目指し、医療機関でさらなる取り組みが進められています。抗菌薬の9割は外来で処方される経口抗菌薬ですから、薬局においても使用削減について意識を持っていただきたいと思います。
後発品の使用促進では薬剤師に期待
後発医薬品使用促進については、医科の一般名処方加算が1、2のいずれも点数が引き上げられました。一般名で処方された医薬品の8割が薬局で後発医薬品に調剤されていることもあり、後発医薬品使用促進についてさらなる薬剤師の役割が期待されているところだと思います。
今、人口構造が大きく変わる中で薬局に限らず医療全体が変革期を迎えています。その中で薬剤師が果たせる使命は何か。単に早く正確に薬を渡すだけならば、自動販売機に置き換えられても文句はいえません。薬局・薬剤師としていかに社会が抱える問題に貢献できるか――まさにそこが問われているのだといえます。
メディカルサポネット編集部(講演日:2020年3月11日)
マイナビでは医療者の皆さまに向けたさまざまなイベントを開催しております。今後も求職者や管理者層の皆さまのご要望にお応えしてまいります。
▽これまでに開催したメディカルフォーラムのレポートはこちら
・第8回メディカルフォーラム開催レポート「イキイキ働ける職場づくりには」
・第6回メディカルフォーラム開催レポート「経営課題解決に向けた人材定着のための組織作り」